25 avril 2023 | États-Unis | Kettering Health News et Adventist Review
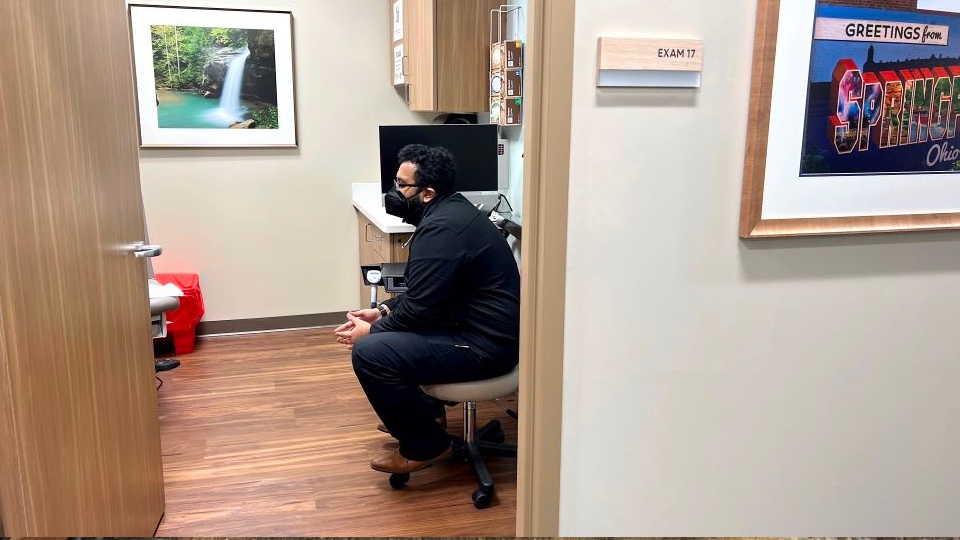
Debbie lève les mains au-dessus de sa tête comme pour diriger un orchestre. Dans sa main gauche, elle tient un mouchoir en papier froissé, détrempé par les larmes. Sa voix tremble et bégaie à mesure qu’elle s’amplifie, comme une voiture qui s’efforce d’accélérer, rebondissant sur les murs beiges de la salle d’examen 17.
Elle raconte des semaines de maux de tête douloureux qui perturbent désormais les quelques activités qu’elle peut encore pratiquer, notamment le bowling. Elle s’interroge sur le syndrome des jambes sans repos. Et de son nouveau régime de chimiothérapie. Mais l’éléphant dans la salle d’examen aujourd’hui, c’est sa dépression.
Elle laisse tomber ses mains sur ses genoux et baisse les yeux sur ses baskets blanches qui tremblent. Elle lève ensuite les yeux vers Rukan Ahmed, son médecin traitant, calme et concentré. Ses patients l’appellent « Dr Salim ».
Bien que son corps se détende un peu, les yeux de Debbie s’écarquillent de désespoir. Le docteur Salim pose quelques questions et Debbie tend la main vers sa droite pour attraper un sac bleu à bretelles jaunes. Elle en sort de petits flacons orange, louche sur les étiquettes et annonce leur nom au Dr Salim, qui tape sur l’ordinateur fixé au mur. Une grande partie de sa vie, semble-t-il, est contenue dans ce sac depuis le diagnostic de son cancer du sein, cinq mois plus tôt. C’est à ce moment-là qu’elle a rencontré le Dr Salim.
Debbie laisse tomber les bouteilles dans le sac tandis que sa voix se brise. Le Dr Salim se détourne de l’ordinateur et se tamponne les yeux avec un mouchoir en papier.
« Je ne me sens pas à ma place ». Debbie dit. « N’importe où.
« En fait, Debbie, dit le Dr Salim, c’est le cas.
Plusieurs rôles, un seul objectif
Les prestataires de soins primaires (PCP) portent de nombreux noms. Mais leurs efforts tendent à se concentrer sur un seul objectif : les soins préventifs. « C’est pourquoi nous parlons de soins ambulatoires », explique le Dr Salim. « Ils évitent aux patients d’aller à l’hôpital.
Alors que les soins préventifs aident les patients à éviter de franchir les portes d’un hôpital, les efforts quotidiens d’un PCP convergent pour soutenir les patients dans leur vie quotidienne en dehors des murs et des couloirs de l’hôpital. Cela signifie que les PCP sont plus qu’un fichier ambulant de pathologies, de symptômes et de médicaments. Ils sont également des détectives qui passent les preuves au peigne fin, à la recherche de schémas pathologiques qui désignent des coupables microscopiques. Ils sont des entraîneurs, créant des plans de jeu pour améliorer la santé des patients. Ils sont des voisins, apprenant à connaître la famille des patients, leurs passe-temps et même le nom de leurs animaux de compagnie.
Ce sont des experts qui connaissent à la fois les complexités du corps humain et les subtilités invisibles de la condition humaine. « Je ne me contente pas de traiter les patients », explique le Dr Salim. « Je leur rappelle souvent qu’ils sont importants.
Pour commencer
À 7 heures du matin, les rues commencent à dégeler sous les voitures qui roulent devant le Kettering Health Springfield à Springfield, Ohio, États-Unis, alors que le Dr Salim arrive. En entrant, il sent la chaleur du bâtiment s’opposer à la fraîcheur de la mi-mars lorsqu’il se dirige vers les bureaux de soins primaires.
À son bureau, il trouve sur son clavier la liste des patients programmés pour la journée. À côté, il y a un chapeau d’anniversaire Marvel, un article intitulé « L’impact du café sur la santé », un kit de construction de figurine Gundam Wing et un certificat encadré de l’Heritage College of Osteopathic Medicine portant la mention « Rukan Salim Ahmed, DO, Adjunct Clinical Professor » (professeur adjoint d’enseignement clinique). Sa blouse blanche est accrochée au dossier de sa chaise, où elle reste toute la journée. En fait, il préfère ne pas la porter en présence des patients.
Le docteur Salim s’assoit pour examiner les notes des visites précédentes de ses patients, ainsi que les faits personnels qu’il a recueillis au fil de la conversation – les jeux vidéo qu’ils aiment, leurs plats préférés, et même les anniversaires de leur sobriété. En consultant la note de Doug, son dernier patient de la journée, le docteur Salim constate que c’est aujourd’hui l’anniversaire de la femme de Doug.
Il voit son premier patient à 8 heures du matin et s’attelle donc à des tâches administratives, principalement la mise à jour des dossiers médicaux électroniques (DME). Pour chaque heure qu’un PCP passe avec ses patients, il consacre environ deux à trois heures à des tâches administratives. La plupart du temps, cela représente environ 60 heures par semaine.
Changer l’esprit de Stephen
Stephen est le premier patient du Dr Salim. Il a travaillé pendant des années de longues nuits dans des situations dangereuses. Outre des difficultés à dormir et un système nerveux fatigué, Stephen apporte dans la salle d’examen des antécédents familiaux qui ont façonné sa santé et sa vision des professionnels de la santé. Il a du mal à leur faire confiance. Mais avec le Dr Salim, après seulement deux mois, il parle franchement.
« Je suis à 100 % à l’aise avec lui », déclare Stephen.
Et ce n’est pas un hasard. À la suite du premier rendez-vous de Stephen, le Dr Salim a reçu des résultats d’examens qui ont révélé une maladie dont le patient n’était pas conscient. Le docteur Salim l’a appelé, restant en ligne pour répondre à ses questions rapides et le rassurer sur la voie à suivre. Cet appel a contribué à consolider le Dr Salim en tant qu’expert clinique compatissant. Mais c’est sa propre vulnérabilité surprenante face à des problèmes de santé similaires qui l’a humanisé aux yeux de Stephen, faisant passer le Dr Salim du statut de manuel parlant à celui d’expert empathique.
« La confiance est là », dit Stephen, « ce qui change ce que je suis prêt à partager, ce qui fait ou défait ma santé ».
Le Dr Salim définit les PCP comme des « intendants de soins de santé évitables », c’est-à-dire des personnes à qui l’on confie la santé d’autres personnes. Pour gagner cette confiance, il s’appuie sur sa formation et son histoire.
Apprendre sur une scène d’improvisation
Salim a grandi en adorant les jeux vidéo. À l’origine, il s’imaginait devenir concepteur de jeux vidéo. Mais l’aventure professionnelle des soins aux patients était tout aussi présente que les aventures pixellisées de sa jeunesse. Son père, cardiologue interventionnel (et son homonyme professionnel), a initié le jeune Salim aux habitudes de ce qu’il appelait un médecin « dévoué au patient ». Et ces habitudes ont façonné ce qu’il est devenu. Il aime toujours jouer aux jeux vidéo, mais c’est en s’occupant des patients qu’il se sent à sa place. Ou, comme il le dit, « c’est dans mon ADN ».
Le jeune Salim s’est également découvert un don pour la comédie. En tant qu' »enfant moyen classique », il a utilisé l’humour pour surmonter son sentiment d’exclusion. L’humour l’a également aidé à développer sa conscience de soi, ce qui s’est avéré utile pour apprendre à établir des relations avec les autres. Il a depuis transformé son don pour la comédie en un métier, celui de comédien d’improvisation amateur. Tout comme l’école de médecine lui a appris à soigner les patients, la comédie lui a appris à entrer en contact avec eux, à « écouter » le langage corporel, à saisir le moment opportun et à utiliser la narration pour susciter l’empathie.
« L’empathie n’est pas quelque chose que l’on apprend dans un manuel », explique le Dr Salim.
Combler le fossé numérique
Le docteur Salim retourne à son bureau vers midi, après son rendez-vous de 11 heures avec Debbie. Normalement, il ne déjeune que plus tard, gardant l’heure du déjeuner pour les patients qui ne peuvent pas prendre d’autres congés. Il y a aussi des annulations, comme c’est le cas pour tout médecin. Aujourd’hui, il y en a eu quelques-unes, alors il retourne à la saisie des DSE pendant qu’un album de Kenny G joue sur son ordinateur.
À 14 heures, le docteur Salim rencontre Robert dans le cadre d’un rendez-vous de télésanté. Comme de nombreux médecins de famille, il a dû apprendre à franchir le fossé numérique et à surmonter les difficultés inhérentes aux appels vidéo, ce qui les rend tout aussi agréables que les rendez-vous en personne. « C’est quelqu’un avec qui je pourrais être ami », dit Robert à propos du Dr Salim. « Je lui fais confiance.
Le Dr Salim signe avec Robert, puis s’entretient avec un collègue, qui se trouve dans le box de gauche. Les conversations sont un mélange de discussions cliniques et d’une bataille d’esprit permanente. Il se trouve que chacun d’eux est le médecin traitant de l’autre.
« Parlez-moi de vous »
À 15 heures, le docteur Salim rencontre un nouveau patient, qui doit maintenant franchir le fossé entre deux étrangers. Il arrive dans la salle d’examen et s’assoit avec Cari. Il fait intentionnellement face à elle, et non à l’ordinateur, et lui dit : « Parlez-moi de vous ». Cari, âgée d’une vingtaine d’années, a vu plus de médecins que la plupart des patients deux fois plus âgés qu’elle.
Au fur et à mesure qu’elle raconte son histoire médicale, sa voix oscille entre la frustration et l’optimisme réservé. Elle est impatiente d’obtenir des réponses, et encore plus de se sentir écoutée. Vers la fin du rendez-vous, le docteur Salim recommande un test, utilisant le papier recouvrant le lit d’examen pour dessiner et expliquer pourquoi. Les épaules de Cari s’adoucissent et elle accepte le test. Elle sait que les réponses ne se trouvent pas forcément au coin de la rue. Mais, comme elle le dit, « pour la première fois depuis des années, je me sens écoutée ». Elle prend son rendez-vous de suivi à la réception, se souciant peu des 40 minutes de trajet jusqu’à Springfield.
Le docteur Salim a environ trois minutes à lui avant de retourner voir Doug. Il est 16 heures, et il sait que Doug a casé ce rendez-vous dans une journée déjà bien remplie. À l’extérieur de la salle d’examen, le Dr Salim ouvre rapidement une application sur son téléphone et regarde des photos de fleurs.
Plus qu’un simple médecin
Doug n’est pas le seul membre de sa famille à consulter le Dr Salim. Sa femme, sa mère et son fils sont également ses patients. Ils discutent de la façon dont Doug a géré son emploi du temps changeant, qui l’a récemment amené à travailler 12 à 13 heures par jour. Doug s’agite avec un mouchoir en papier froissé, racontant ses nombreux engagements au travail – presque tous dans le même souffle nerveux. Alors que Doug s’arrête pour expirer, le Dr Salim ajuste son siège.
Le Dr Salim dit subtilement à Doug : « Rappelez-vous que lorsqu’il s’agit de votre santé, vous êtes le numéro uno ».
« Je sais », répond Doug. « Je te fais confiance.
Juste avant la fin du rendez-vous, le téléphone portable du Dr Salim sonne. Il s’excuse pour ce que Doug croit être un appel de patient, ce qui ne le surprend pas. Il a aussi le numéro de portable de Salim. Doug plisse les yeux de confusion derrière ses lunettes lorsque le Dr Salim entre à nouveau avec un grand sac en papier brun. Il le tend à Doug, qui voit des pétales de fleurs dépasser du haut du sac. En regardant à l’intérieur, Doug voit des fleurs, une bougie et du chocolat – un cadeau pour l’anniversaire de la femme de Doug.
Le Dr Salim récapitule rapidement les points à retenir de leur rendez-vous et dit à Doug de passer une bonne soirée pour fêter l’anniversaire de sa femme.
« Il se souvient de choses qui n’ont rien à voir avec le rendez-vous », explique Doug. « J’ai l’impression de ne pas parler à un médecin, mais à un ami.
Rentrer à la maison
De retour à son bureau, le Dr Salim admet qu’il ressent les effets des dix dernières heures alors qu’il prend des notes après le rendez-vous de Doug. Aujourd’hui, il ne partira que vers 21 heures, après avoir rattrapé les courriels, les dossiers et les DSE des patients qu’il verra demain, ainsi que d’autres tâches administratives. Et même là, sa journée ne s’achèvera pas lorsque les portes coulissantes de Kettering Health Springfield se refermeront derrière lui.
Sur le chemin du retour, son esprit vagabonde. Entre les pensées sur ce qu’il va manger et sur l’état de santé de son chat, il fait le bilan de sa journée. Il s’interroge sur les patients qu’il a vus aujourd’hui – aurait-il pu faire mieux ? – et sur les patients qu’il verra demain – à savoir, comment s’assurer qu’il est le « gardien des soins de santé évitables » dont ils ont besoin.
Parce que, comme il le dit, « tout le monde a besoin d’un bon PCP ».

